Poruchy štítnej žľazy sú po cukrovke druhé najčastejšie endokrinné ochorenie, postihujú až 30 % európskej populácie. O nasadení vhodnej liečby na základe vašich príznakov a laboratórnych vyšetrení rozhoduje lekár špecialista – endokrinológ.
Masový výskyt ochorení štítnej žľazy a ich neliečenie predstavuje veľké zdravotné riziká. Ich počet sa vo vyspelých krajinách neustále zvyšuje, čo zdravotnícke organizácie vnímajú ako vážny problém.
Pri chorobách štítnej žľazy môže byť jej funkcia zvýšená alebo častejšie znížená. Dôležité je včasné odhalenie poruchy, pretože je základom správnej a úspešnej liečby.
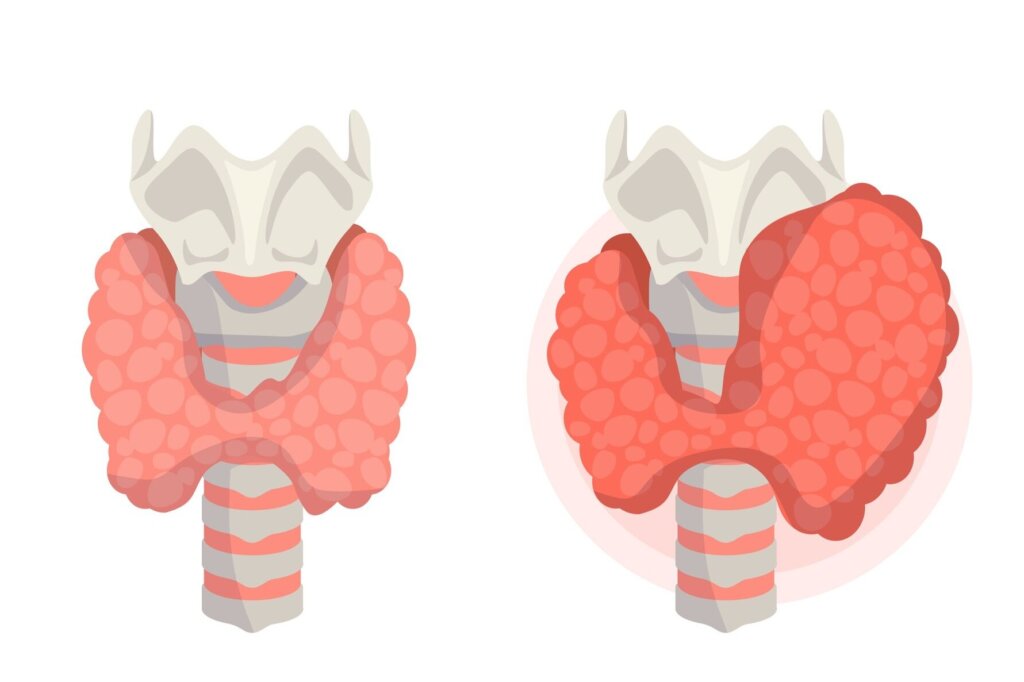
Štítna žľaza je endokrinný orgán (orgán s vnútorným vylučovaním) tvorený dvoma lalokmi. Nachádza sa v podkoží na prednej strane krku pod štítnou chrupavkou, po oboch stranách priedušnice.
Mikroskopicky štítna žľaza pozostáva z tzv. folikulov (drobných uzlíkov), ktoré sú tvorené folikulárnymi bunkami. Tieto bunky produkujú dva hormóny:
Hormóny sú uskladnené v dutine vnútri folikulov, odkiaľ sú v prípade potreby uvoľňované do krvi.
V menšom množstve sú súčasťou folikulov tiež parafolikulárne bunky, tzv. C bunky, ktoré produkujú tretí hormón štítnej žľazy – kalcitonín. Ten sa podieľa na regulácii rovnováhy vápnika v krvi.
Veľkosť štítnej žľazy je závislá od mnohých faktorov, ako napríklad:
Výskyt porúch štítnej žľazy je striktne závislý od obsahu jódu v potrave v danej oblasti. Preto sa choroby z nedostatku jódu vyskytujú endemicky v horských oblastiach vzdialených od mora, napr. Andy, Tibet, Nepál a ďalšie. Môžu tam postihovať viac ako 80 % populácie.
V našich podmienkach je nedostatok jódu mierny, preto je výskyt ťažkých foriem porúch dnes už raritou. Ochorenia štítnej žľazy sa vyskytujú častejšie u žien.
Medzi jej najčastejšie poruchy patria:
K základným vyšetrovacím postupom patrí anamnéza. Údaje o vašich rodinných príslušníkoch môžu upozorniť na zvýšené riziko ochorenia, ako aj na výskyt ďalších vznikajúcich na podklade poruchy imunity (celiakia, astma, prítomnosť cukrovky 1. typu).
Poruchy štítnej žľazy môžu mať rôzne príznaky v závislosti od toho, či ide o hyperfunkciu (nadbytok hormónov) alebo hypofunkciu (nedostatok hormónov).
Medzi príznaky hyperfunkcie patrí:
Na hypofunkciu vás upozornia tieto príznaky:
Je dôležité uvedomiť si, že tieto príznaky môžu byť zavádzajúce – nie je nezvyčajné, aby niektoré z nich boli spoločné pre oba stavy.
Nezastupiteľnú úlohu v diagnostike má fyzikálne a laboratórne vyšetrenie zamerané na stanovenie hormónov v krvi:
TSH je hormón predného laloka hypofýzy, podmozgovej žľazy. Jeho koncentrácia sa zvyšuje vtedy, keď štítna žľaza netvorí hormóny v dostatočnom množstve.
Normálne hodnoty fT4 sa pohybujú v rozmedzí od 9 po 24 pmol/l, fyziologické hodnoty TSH sú v rozmedzí 0,3 až 4,2 mIU/l. Ak je hodnota TSH zvýšená nad 3,8 až 4,1 mIU/l, ide o subklinickú alebo úplne rozvinutú hypotyreózu, čiže zníženú funkciu štítnej žľazy.
Naopak, pri zníženej koncentrácii TSH pod 0,1 mIU/l a zvýšenej koncentrácii fT3 a fT4 vám môže byť diagnostikovaná hypertyreóza, teda zvýšená funkcia štítnej žľazy.
Pri jej poruchách nastávajú zmeny aj v krvnom obraze, napríklad mierna anémia, ak trpíte hypotyreózou. V prípade autoimunitných ochorení štítnej žľazy je nevyhnutné vyšetrenie protilátok vo vašej krvi.
Súčasťou vyšetrenia pri poruche tvorby hormónov štítnej žľazy by malo byť aj sonografické vyšetrenie – ultrazvuk. Umožňuje:
Ultrazvuk odhalí aj zväčšenie lymfatických uzlín, celý proces trvá približne 10 minút a je úplne bezbolestný.
Ďalšie zobrazovacie vyšetrenie, ktoré vám môže lekár navrhnúť, je scintigrafia.
Scintigrafia štítnej žľazy je špeciálna zobrazovacia metóda, ktorá sa vykonáva pomocou rádioaktívneho jódu. Jód sa zachytáva v bunkách, ktoré tvoria aktívne hormóny štítnej žľazy. Pri zvýšenej tvorbe hormónov v celom jej tkanive, napríklad pri Gravesovej-Basedowovej chorobe, sa zobrazí rovnomerne zvýšené vychytávanie jódu.
Izotopová scintigrafia umožňuje odlíšiť uzly na základe ich hormonálnej aktivity – studený uzol (hypofunkčný) alebo teplý uzol (hyperfunkčný). Aj tento postup s použitím rádioaktívneho jódu je úplne bezpečný.
Liečba ochorení štítnej žľazy patrí k najefektívnejším za predpokladu, že:
V prípade zníženej činnosti štítnej žľazy spôsobenej nedostatkom jódu je potrebná jeho externá dodávka.
Ak máte narušenú tvorbu hormónov, môže vám byť nasadená substitučná liečba pomocou levotyroxínu. Obvyklá dávka je v rozmedzí od 100 µg do 150 µg ráno pred jedlom. U tehotných žien je nutná náhla substitučná liečba vzhľadom na možnosť poškodenia plodu.
Pri zvýšenej funkcii je základom tyreostatická liečba – liečba potláčajúca tvorbu hormónov, napríklad prostredníctvom látky tiamazol.
K zmierneniu klinických príznakov pri adekvátnej liečbe dochádza po 3 až 4 týždňoch. Terapia je zvyčajne dlhodobá a trvá najmenej rok, prípadne až niekoľko rokov.
Ak je odpoveď na konzervatívne terapeutické postupy pri hyperfunkcii zlá, býva riešením operácia alebo liečba rádiojódom.
Terapia zhubných nádorov pozostáva z odstránenia štítnej žľazy, tzv. tyreoidektómie, a následnej hormonálnej substitučnej liečby. Možnosťou je aj liečba rádiojódom, ktorej úlohou je zničiť zostatkové ložiská napadnutej štítnej žľazy po chirurgickom zákroku.
