Inzulín je hormón produkovaný pankreasom a hlavnou funkciou tohto hormónu je regulácia metabolizmu glukózy, inzulín sa ďalej nemalou mierou podieľa na metabolizme tukov a bielkovín. Umožňuje bunkám využívať glukózu ako zdroj energie. Bunky ľudí trpiaci na inzulínovú rezistenciu nevyužívajú inzulín efektívne, čo znamená, že absorbcia glukózy do týchto buniek je značne zhoršená. Znížená citlivosť buniek na účinok inzulínu bráni v prenose glukózy z krvného riečiska do buniek, čo vedie k zvýšeniu glukózy v krvi. To znamená, že telo potrebuje vyššie hladiny inzulínu na zvýšenie absorpcie glukózy do buniek.
V článku sa dočítate:
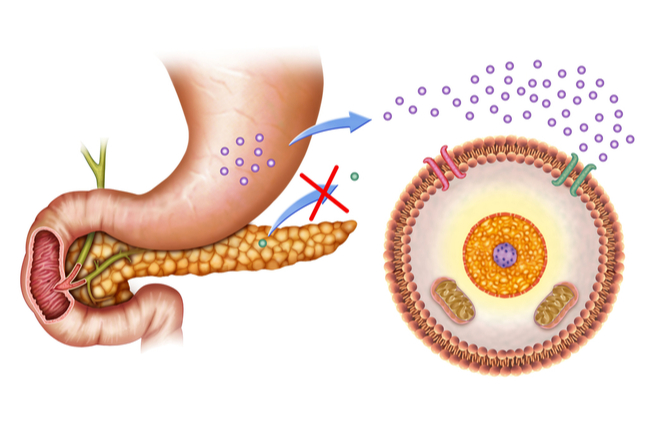
V tomto procese sa pankreas snaží udržať krok s týmto zvýšeným dopytom po inzulíne tým, že produkuje inzulínu viac. Aj keď zvýšená sekrécia inzulínu pomáha udržiavať hladiny glukózy v zdravom rozsahu, zároveň vzniká v organizme aj zvýšená hladina inzulínu v krvi. Túto zvýšenú produkciu inzulínu nie je pankreas schopný udržiavať stále, čo postupne vedie k nahromadeniu prebytočnej glukózy v krvnom riečisku a vzniku cukrovky a ďalších zdravotných problémov. Inými slovami, pri konzumácii jedla s obsahom sacharidov sa v krvnom riečisku zvyšuje množstvo cukru. Hladina krvného cukru je snímaná pankreatickými bunkami, ktoré následne riadia uvoľnenie dostatočného množstva inzulínu do krvi. Inzulín potom cirkuluje krvným riečiskom a zaisťuje vstrebanie cukru do buniek tkanív, vďaka čomu je potom možné spracovanie cukru v bunkách a tvorba energie. Inzulín je v prípade niektorých tkanív celkom nevyhnutný pre transport cukru (glukózy) do buniek, pri jeho nedostatku je hladina cukru, ktorý sa nemohol dostať do buniek, v krvi vysoká.
Ďalší problém vzniká, ak bunky organizmu nie sú schopné správne reagovať na uvoľnený inzulín (napriek tomu, že sa inzulín uvoľňuje v dostatočnom množstve). Vravíme, že bunky tkanív sú necitlivé na inzulín, stávajú sa teda „rezistentné“. Ak táto situácia nastane, začne pankreas tvoriť ešte väčšie množstvo inzulínu než doteraz, aby došlo k zníženie hladiny krvného cukru. Vzniká vysoká hladina inzulínu v krvi. Pankreas postupne prestane zvládať nadmernú produkciu inzulínu a môže dôjsť k poškodeniu jeho buniek. To vedie k zníženiu produkcie inzulínu, vďaka tomu je nízke množstvo inzulínu v krvi, a bunky navyše neodpovedajú na inzulín správnym spôsobom, čo spôsobí prudký rast hladiny cukru v krvi.
Inzulínová rezistencia je teda stav, kedy bunky tkanív organizmu nereagujú správne na hormón inzulín. Vďaka tomu sa zvýši produkcia inzulínu bunkami podžalúdkovej žľazy, ale vzhľadom na to, že bunky cieľových tkanív na tento inzulín nereagujú, je výsledkom procesu jednak vysoká hladina inzulínu, jednak vyššia hladina glukózy (ktorá sa nedostane do bunky). Tento stav vedie k vzniku diabetes mellitus 2. typu a ďalších zdravotných problémov. V prípade, že je pacient „inzulínrezistentný“, znamená to nízku citlivosť buniek tkanív na inzulín. Naopak, ak je pacient na inzulín citlivejší (inzulínsenzitívny), majú jeho bunky väčšiu citlivosť na inzulín. Byť inzulínrezistentný je nežiaduci stav, zatiaľ čo inzulínsenzitivita je správna a nutná, aby ľudské telo fungovalo dobre.
Doposiaľ nie je štandardizovaná. Zmeraním hladiny inzulínu a glykémie nalačno sa dá jednoducho vypočítať index IR HOMA alebo indexy inzulínovej senzitivity z hodnôt glykémie a inzulinémie počas orálneho glukózového tolerančného testu (oGTT). V každodennej klinickej praxi sa odporúča vykonať oGTT alebo meranie glykovaného hemoglobínu (HbA1c) u osôb starších ako 45 rokov s prítomným aspoň jedným rizikovým faktorom diabetu, a to každé 3 roky. Základom prevencie a liečby IR je zmena životosprávy (redukcia hmotnosti, úprava množstva a zloženia stravy, zvýšenie fyzickej aktivity). Včasná identifikácia IR a rozpoznanie rizikových faktorov diabetu sú z prognostického a preventívneho aspektu veľmi dôležité.
Jedným z prvých varovných signálov IR je:
Inzulínová rezistencia sa spája s ďalšími zdravotnými ťažkosťami (kardiovaskulárne ochorenia a mnoho ďalších). Jedinci s inzulínovou rezistenciou či metabolickým syndrómom majú až 93% riziko rozvoja kardiovaskulárneho ochorenia. Inzulínová rezistencia priamo súvisí s radom ďalších zdravotných ťažkostí, akými sú nealkoholová steatohepatitída, syndróm polycystických ovárií, Alzheimerova choroba a nádorové ochorenia.
Inzulínová rezistencia nie je bežná iba u starších ľudí. Ľudia trpiaci inzulínovou rezistenciou majú tiež veľa ďalších hormonálnych porúch, najčastejšie problémy so štítnou žľazou a pohlavnými hormónmi. Dnes máme aj veľa mladých trpiacich touto chorobou a to všetko kvôli nezdravej strave. Napríklad PCOS (syndróm polycystických ovárií), pravidelne sa vyskytujúci syndróm u mladých žien, je zvyčajne sprevádzaný celým radom ďalších príznakov v tele, z ktorých všetky sú spôsobené hlavne inzulínovou rezistenciou.

je možné korigovať a často aj napraviť liečbou tým, že sa pokúsime vyrovnať hladiny hormónov. Hormonálna nerovnováha mladých žien, ktoré vedú k polycystickým vaječníkom, nie je spočiatku príčinou pohlavných hormónov, ale skôr dôsledkom hormónov nesúvisiacich s pohlavím, a to kortizolu a inzulínu. Akonáhle sú totiž tieto dva hormóny nevyvážené, potiahnu s nimi ďalšie hormonálne systémy, ako sú hormóny štítnej žľazy a pohlavné hormóny. Preto by prvotná liečba pohlavných hormónov u žien trpiacich PCOS bola podobná pokusu o zníženie vysokej teploty počas bakteriálnej infekcie. Môžeme dať lieky na dosiahnutie dočasného poklesu teploty, avšak kým sa infekcia nelieči antibiotikami, vysoká teplota sa bude stále vracať. Rovnakým spôsobom sa môžeme snažiť liečiť vaječníky vyvážením pohlavných hormónov. Ak však spočiatku nevyvážime kortizol a inzulín, panvový orgán nebude schopný správne fungovať. Okrem toho vysoké hladiny kortizolu v krvi vedú k hyperglykémii, ktorú potom telo rieši vylučovaním extra inzulínu, aby spotrebovali neobvyklé hladiny glukózy, a to všetko preto, že počas stresu existuje obrovská potreba energie. Čím viac kortizolu prechádza krvou, tým je viac cukru, ale tiež viac inzulínu.

Existuje mnoho faktorov, ktoré prispievajú k vzniku inzulínovej rezistencie, a hoci sa spája prevažne s nadváhou, inzulínovou rezistenciou môžu trpieť aj ľudia, ktorých telesná hmotnosť je normálna. Príčiny sú naozaj rozmanité, môže za ňou stáť zápal, nedostatok fyzickej aktivity či faktory genetické a sociálne. Veľmi zriedkavé sú primárne (genetické) príčiny, ako je napríklad abnormálna molekula inzulínu, mutácie v géne pre inzulínový receptor, mutácie v génoch pre metabolizmus glukózy. Najčastejšie príčiny IR sú sekundárne, ku ktorým patrí nadváha, obezita a nesprávna životospráva.
Jednou z hlavných príčin je zvýšená hladina tukov v krvi. Vysoké množstvo voľných mastných kyselín v krvi negatívne pôsobí na bunky cieľových tkanív (napr. svalové bunky), čo narušuje signálne dráhy potrebné pre správny efekt inzulínu. Hlavnou príčinou zvýšenej hladiny voľných mastných kyselín je konzumácia stravy s vysokou energetickou hodnotou (vysoko kalorická strava), čo vedie k nadbytku telesného tuku. Takže medzi hlavné príčiny vzniku inzulínovej rezistencie patria prejedanie, prírastok hmotnosti a obezita. Jedinci, ktorí majú zvýšené množstvo viscerálneho tuku, pričom tento brušný tuk je považovaný za nežiaduci, majú zvýšené riziko vzniku inzulínovej rezistencie a ďalších problémov z toho vyplývajúcich. Zo zásob brušného tuku dochádza k uvoľneniu veľkého množstva voľných mastných kyselín, a taktiež hormónov so zápalovými účinkami, ktoré sa podieľajú na riadení inzulínovej rezistencie.
Štúdie potvrdzujú závažnosť vysokej hladiny inzulínu ako charakteristickej pre ľudí trpiacich cukrovkou 2. typu. Zvyčajne sa jedná o ľudí s nadmernou telesnou hmotnosťou, zvýšenou hladinou tuku v krvi, vysokým krvným tlakom a množstvom ďalších problémov. Diabetes typu 2 sa v skutočnosti označuje ako stav rezistencie na inzulín, pretože zvýšené hladiny inzulínu spôsobujú, že bunky sa stanú rezistentnými na tento hormón, a preto naň už nereagujú.
Inzulínová rezistencia je škodlivá a je vážnym varovným signálom zdravotného stavu. Každý z nás má odlišnú citlivosť na inzulín a jej úroveň sa mení v závislosti od nášho životného štýlu, pohybu a stravy. Práve toto sú konkrétne faktory, ktoré môžu stav IR v zásadnej miere regulovať v prospech nášho zdravia.
