Je veľmi pravdepodobné, že ste sa za svoj život s týmto ochorením nestretli. Ide totiž o pomerne vzácne ochorenie, ktoré postihuje nervosvalové spojenia. Vznik myasténia gravis spôsobuje svalovú slabosť rôznych svalov, najmä tých, ktoré sú zodpovedné za kontrolu pohybov očí, viečok či výrazov tváre, avšak postihnúť môže akékoľvek priečne pruhované svalstvo.
Myasthenia gravis, alebo ťažká myasténia či slabosť svalov, sa vyskytuje pomerne zriedkavo a patrí medzi autoimunitné ochorenia. To znamená, že v dôsledku nadmerne aktívneho imunitného systému telo poškodzuje samé seba, a to aj na miestach, ktoré sú inak úplne zdravé. K poškodeniu dochádza v nervosvalovom spojení, teda v mieste, kde sa nervy spájajú so svalmi.
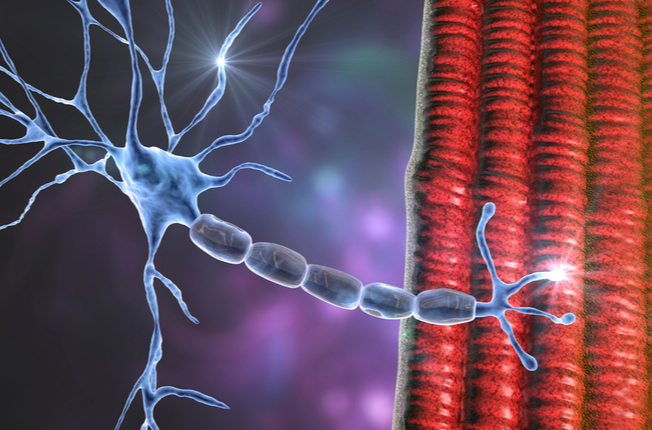
Problém spočíva v tom, že imunitný systém pacienta s týmto ochorením produkuje protilátky proti acetylcholínovým receptorom, ktoré umožňujú akúsi „komunikáciu“ medzi nervom a svalom. Vytvorené protilátky sú nežiadúce, pretože blokujú prenos elektrického vzruchu, ktorý slúži ako komunikačný prostriedok pomocou ktorého prichádza k svalu informácia z nervovej sústavy. V dôsledku zablokovaného prenosu elektrických vzruchov vznikajú typické príznaky pre toto ochorenie, napríklad kolísavú slabosť a unaviteľnosť priečne pruhovaných svalov či ich menšiu výkonnosť.
Ochorenie myasténia gravis sa môže objaviť u pacientov v akomkoľvek veku. Najčastejšie sa však vyskytuje vo veku do 40 rokov u žien a nad 60 rokov u mužov. Príčina vzniku tohto ochorenia nie je známa, avšak predpokladá sa, že existuje prepojenie medzi jeho vznikom a problémami s funkciou štítnej žľazy, ktorá je súčasťou imunitného systému.
Myasténia gravis môže postihnúť rôzne skupiny priečne pruhovaných svalov, pričom môže ísť o rôzne kombinácie postihnutia nasledujúcich skupín:
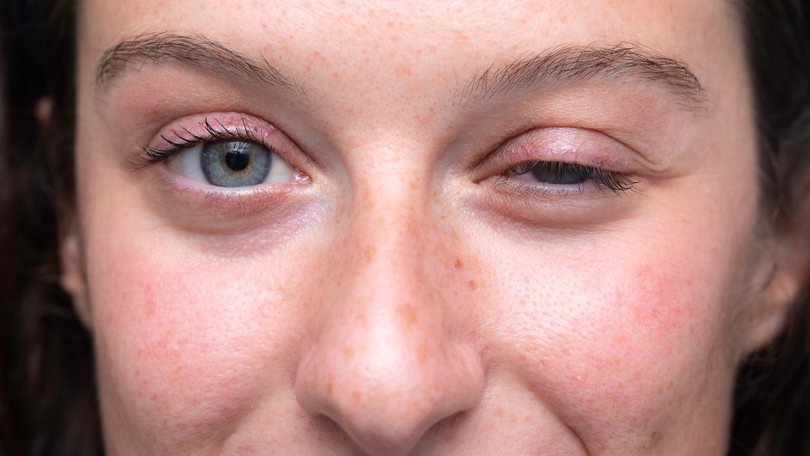
Najčastejší príznak ochorenia (asi u 50 – 60% pacientov), ktorý sa objaví ako prvý, je pokles očného viečka. Odborne sa tento stav nazýva ptóza. Okrem neho sa u pacientov rovnako často objavuje dvojité videnie (diplopia). Iným častým úvodným príznakom môžu byť ťažkosti so žuvaním, prehĺtaním a tvorbou reči. vyskytujú sa približne u 20 – 30% pacientov.

V závislosti od druhu postihnutej svalovej skupiny (resp. od ich kombinácií), vznikajú rôzne symptómy ochorenia myasténia gravis, medzi ktoré patrí:
Intenzita príznakov poškodenia môže byť od každého pacienta k pacientovi odlišná a preto sa aj príznaky u jednotlivých pacientov nemusia zhodovať. Pre ochorenie je typické, že sa príznaky v priebehu dňa zhoršujú a to najmä v prípade, že pacient postihnutú skupinu svalov zaťažoval. Niektorí pacienti pociťujú zhoršenie príznakov pri pocite únavy a naopak, ich zlepšenie na nasledujúce ráno po prebudení zo spánku.

V prípade, že sa u vás alebo vášho blízkeho objaví niektorý z uvedených symptómov a jeho prítomnosť pretrváva, neváhajte vyhľadať lekársku pomoc. V prvom rade by ste sa mali obrátiť na svojho všeobecného lekára, ktorý na základe prítomných príznakov a celkovej anamnézy určí či je nutné ďalšie vyšetrenie špecialistom, prípadne vylúči iné možné príčiny vzniku symptómov ochorenia. Včasná návšteva lekára, diagnostika ochorenia a jeho následná liečba majú veľký vplyv na to, ako sa ochorenie bude ďalej vyvíjať.
Podozrenie na ťažkú myasténiu vzniká pri typických príznakoch ochorenia. Deje sa tak hlavne pri charakteristickom postihnutí očí, teda pri vyššie spomenutom dvojitom videní či poklesnutí očného viečka. Počiatočné príznaky bývajú veľmi mierne a preto môže byť náročné ochorenie diagnostikovať.
Myasténiu gravis diagnostikuje lekár špecialista, konkrétne neurológ. Ak je pacient tzv. suspektný na ochorenie, teda ak lekár u neho predpokladá ochorenie myasténia gravis, pri vyšetrení sa zameriava najmä na odhalenie príznakov ochorenia v jednotlivých svaloch, ktoré by mohli byť postihnuté ochorením. Prvé vyšetrenie prebieha u neurológa a pozostáva z fyzikálneho a neurologického vyšetrenia.
K stanoveniu konečnej diagnózy sú potrebné viaceré vyšetrenia. Diagnostika sa opiera o vykonanie reparačného farmakologického testu, pri ktorom pacienti dostávajú intravenózne (teda do žily) liek s názvom neostigmín. Ďalším z diagnostických vyšetrení je elektromyografické vyšetrenie (tzv. EMG), pri ktorom sú pozorované periférne nervy.
Lekár ďalej posiela pacientovu krv do laboratória na sérolognické testy, ktorých cieľom je odhalenie prítomnosti autoprotilátok proti nikotínovému receptoru pre acetylcholín (AChR) a protilátky proti pridruženému enzýmu tyrozínkináza, ktorý je špecifický pre svalové tkanivo (MuSK). Okrem spomínaných testov sa ďalej musí vylúčiť slabosť spôsobená metabolickým poškodením svalov alebo pečene, na čo slúžia biochemické krvné testy.
Ťažká myasténia sa naozaj veľmi raritne môže zlepšiť aj „sama od seba“, bez zásahu lekárov. Vo väčšine prípadov však pomerne dobre reaguje na liečbu inhibítormi enzýmu acetylcholínesteráza. Ide o lieky, ktoré fungujú na princípe zníženia prirodzeného rozkladu acetylcholínu na nervosvalovom spojení. Vďaka zachovaniu tohto acetylcholínu dochádza k zmierneniu prejavov ochorenia. Je možné povedať, že liečba väčšinou dostane príznaky pod kontrolu. Tak, ako užívanie každého lieku, aj pri tejto terapii hrozí riziko vzniku vedľajších účinkov a tiež predávkovania sa, ktoré môže spôsobiť: nevoľnosť, vracanie, potenie, začervenanie či hnačku.
V prípade nádorového ochorenia detskej žľazy je možné jej chirurgické odstránenie (tymektómia). V závažných prípadoch sa pristupuje k filtrovaniu autoimunitných protilátok z krvi. Táto metóda sa nazýva plazmaferéza. Chorobu, bohužiaľ, nie je možné úplne vyliečiť.
V liečbe sa používajú tiež inhibítory cholínesterázy, imunosupresívne preparáty, tymektómia a procedúry na krátkodobú intervenciu krízových stavov (plazmaferéza, intravenózny imunoglobulín). Uvedené liečebné metódy, obvykle v kombinácii, docielia remisiu alebo zlepšenie u 90 % pacientov s týmto ochorením.
Rozhodujúci faktor, ktorý ovplyvní úspešnosť liečby a prognózu pacientov s ochorením myasténia gravis je včasné stanovenie diagnózy myasténia gravis a voľba vhodného terapeutického postupu.
Kvalita života s ťažkou myasténiou sa od doby objavenia liečby výrazne zlepšil a pacienti sú schopní viesť plnohodnotný život. Veľmi dôležité je však pravidelné monitorovanie príznakov, pretože v prvých rokoch choroby sa môžu objaviť dočasné záchvatové zhoršenia príznakov, ktoré si vo väčšine prípadov vyžadujú lekársku pomoc.
