Antibiotiká sú jedny z najčastejšie predpisovaných liekov na Slovensku a takmer každý z nás sa s nimi za svoj život stretol či stretne. S ich nesprávnym a nadmerným užívaním však prichádzajú komplikácie, ktoré WHO označuje ako jednu z najväčších globálnych hrozieb. Dokáže si s nimi ľudstvo v budúcnosti poradiť alebo sa pre nás stanú bežné ochorenia smrteľnými kvôli rezistencii? Každý z nás môže prispieť k zlepšeniu, kľúčom sú nasledujúce informácie, ktoré by vám nemali uniknúť.

Existuje mnoho druhov a foriem antibiotík – tablety, prášky, sirupy, injekcie či krémy. Podľa mechanizmu, akým pôsobia, rozoznávame baktericídne (baktérie usmrcujú úplne), alebo baktériostatické (zastavia ich rast a delenie) antibiotiká, napríklad:
Antibiotiká možno použiť proti jednej konkrétnej skupine baktérií alebo proti viacerým typom naraz. Závisí to od závažnosti, rozsahu a typu infekcie. Podľa spektra účinku ich delíme na:
Antibiotiká sa využívajú na terapiu bakteriálnych infekcií. „Citlivým miestom“ baktérie, na ktoré tento typ liekov útočí, sú dôležité funkcie jej bunky. Buď zastavia jej rast, rozmnožovanie alebo ju celú usmrtia. Nakoľko vírus svoju vlastnú bunku nemá, voči nim antibiotiká nie sú účinné. Dokážu nám pomôcť až pri komplikáciách, ktoré sa k vírusovým ochoreniam pridružia.
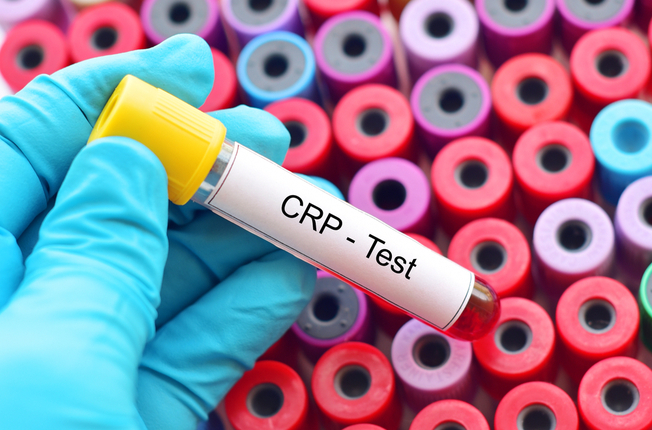
Aby bola nasadená liečba účinná a správna, mal by jej predchádzať odber a analýza biologickej vzorky (krv/moč/výtery) pacienta. Lekár na základe CRP vyšetrenia dokáže priamo v ambulancii určiť, či sú antibiotiká nevyhnutné.
Je takmer nemožné rozlíšiť vírusovú a bakteriálnu infekciu dýchacích ciest len na základe klinického vyšetrenia. CRP je rýchly a skoro bezbolestný pomocník v rozlíšení pôvodu infekcie, a teda aj v stanovení správnej liečby. Okrem toho si ním lekár môže overiť, či má naordinovaná terapia požadovaný efekt – či vzniknutý zápal ustupuje.
Pomocou testu sa zisťuje hladina C-reaktívneho proteínu v krvi, ktorého hladina výrazne stúpa v priebehu 6 – 12 hodín od začiatku bakteriálneho zápalového procesu. K vyhodnoteniu testu postačí kvapka krvi odobraná z kapilár prsta ruky. Čím vyššie hodnoty proteínu sa v nej preukážu, tým je zápal v tele závažnejší. Výsledok sa dozviete za pár minút, bezplatne priamo u lekára.
Na trhu sú dostupné aj domáce CRP testy. Stoja cca 10 EUR, avšak sú len orientačné. Výsledok totiž môžu skresliť faktory ako napríklad tehotenstvo, užívanie hormonálnej antikoncepcie, fajčenie, prípadne niektoré ochorenia. Presne ho dokáže vyhodnotiť len lekár.
V ambulanciách praktického lekára sa táto situácia častokrát opakuje. Antibiotiká považujeme za normálnu súčasť našich životov a možno sa stalo aj vám, že ste pri boľavom hrdle vyžadovali od svojho lekára antibiotiká a on vám ich nechcel predpísať, no o týždeň ste ich aj tak dostali. Prečo vám to tí lekári robia?
Vysvetlenie je jednoduché. Pokiaľ prídete do ambulancie s vírusovým ochorením spôsobujúcim napríklad bolesť hrdla, prechladnutie či chrípku, lekár nemá dôvod nasadiť vám antibiotickú liečbu, pretože je neúčinná. Naordinuje vám symptomatickú liečbu – hlavne oddychový režim, dostatok tekutín, prípravky na uvoľnenie upchatého nosa či antiseptický sprej do hrdla s lokálnym anestetikom. Ak však nedodržíte jeho odporúčania, najmä prvý bod, váš zdravotný stav sa môže skomplikovať pridruženou bakteriálnou infekciou. Pri takomto zhoršení vášho zdravotného stavu vám doktor naozaj naordinuje antibiotiká. Je skutočne dôležité ochorenie „vyležať“ a nevrátiť sa do pracovného kolektívu alebo bežného spoločenského života, kým ste oslabený. Dôverujte odporúčaniam vášho lekára a nepodceňujte oddychový režim pri žiadnom ochorení.
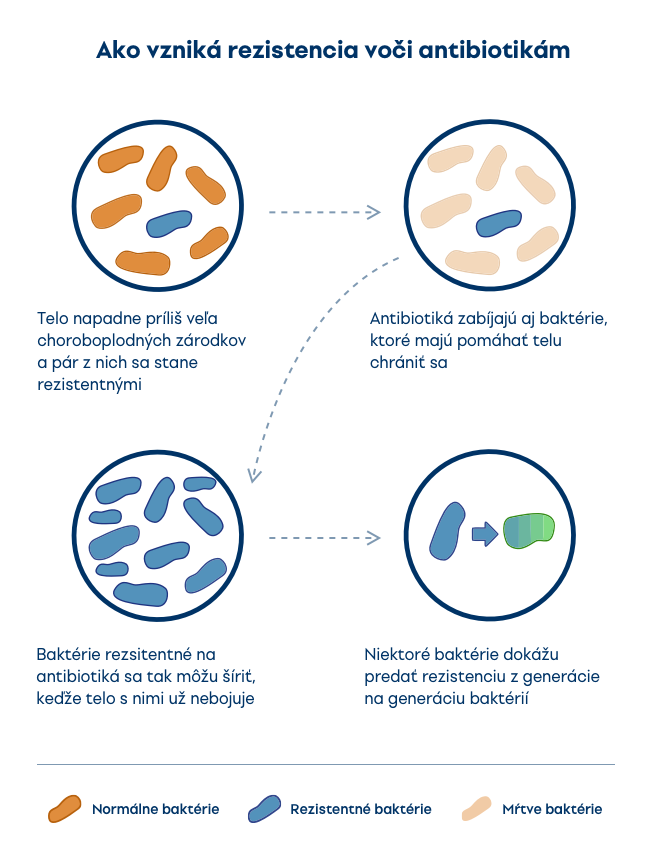
Problémom pri nadmernej a zbytočnej spotrebe antibiotík je, že baktérie sa im prispôsobujú a stávajú sa voči nim odolné (rezistentné). Túto schopnosť si dokážu predať z generácie na generáciu, ale aj v rámci jednej generácie, navzájom medzi sebou – tzv. horizontálnym prenosom. Základom pre odolnosť je genetická mutácia (jedna alebo viaceré) či výmena rezistentných génov medzi baktériami prostredníctvom plazmidov.
Keďže antibiotiká nezničia všetky baktérie a tie najsilnejšie z nich pretrvávajú v tele, môžu pri oslabenej imunite využiť situáciu a opakovane vyvolať ochorenie. Pri ďalšej liečbe už nemusia zaberať pôvodné antibiotiká, pretože s nimi baktérie majú skúsenosti.
Bohužiaľ, nemáme neobmedzené množstvo a druhy antibiotík a sme blízko k stavu, kedy žiadne antibiotiká nezaberú a ľudia začnú umierať aj na (pôvodne) banálne ochorenia.
V mnohých ordináciách nastáva situácia s obráteným garde – lekár predpisuje antibiotikum aj vtedy, keď to nie je nevyhnutné. Nehovoríme o preventívnom nasadení širokospektrálnej antibiotickej liečby pri očakávaných komplikáciách (napríklad po extrakcii zuba, pred operačným zákrokom), ale napríklad pri obyčajnej liečbe boľavého hrdla bez toho, aby vykonal CRP test. Takýto postup nie je správny.
Niektoré druhy baktérií sú rezistentné súčasne na viaceré typy účinných látok – sú multirezistentné (superrezistentné – tzv. superbugs). Tento jav predstavuje veľký problém a ohrozuje nielen bežnú lekársku prax, ale aj liečbu po zložitých chirurgických zákrokoch, transplantáciách, ako aj pri liečbe rakoviny, kedy sú pacienti významne oslabení. Multirezistentné baktérie sú skutočnou hrozbou a infekcie, ktoré spôsobujú sú závažné až smrteľné. Superrezistentné druhy baktérií sú napríklad Staphylococcus aureus, Klebsiella pneumoniae, Pseudomonas aeruginosa, Acinetobacter baumanii, Klebsiella spp., Enterobacter spp. a ďalšie. Vyskytujú sa najmä v nemocničnom prostredí a spôsobujú takzvané nozokomiálne nákazy. (https://lekar.sk/nozokomialne-infekcie)
Multirezistencia môže byť napríklad príčinou prehry v boji s novým koronavírusom. Do oslabeného tela pacienta môže ľahko vniknúť rezistentná baktéria, na ktorú nezaberá antibiotická liečba. Takýto priebeh môže mať fatálny koniec.
Rozhodne nie. Neužitie celej predpísanej dávky taktiež spôsobuje rezistenciu. V zmysle „čo ťa nezabije, to ťa posilní“ dostanú baktérie málo účinnej látky, ktorá ich nezničí, ale pomôže im získať dôležitú schopnosť adaptovať sa.
Je potrebné dbať na presné užívanie. Ak sa vám to predsa len stane, užite lieky hneď, ako si spomeniete, že ste ich zabudli užiť. Následne pokračujte v ordinovanom intervale. V prípade, že ste vynechali viac dávok, kontaktujte svojho lekára.
Dve dávky výrazne zvýšia riziko vedľajších efektov antibiotík, avšak neohrozia vás na živote. V prípade, že užijete ešte viac, je nutné vyhľadať lekára.
Výdaj antibiotík je síce viazaný na lekársky predpis, avšak ani to mnohým nebráni, aby sa nimi začali svojvoľne liečiť ak majú napríklad zásoby z poslednej liečby. Neraz sa preto stane, že sa pacient si sám lieči zapálené hrdlo antibiotikami vhodnými na zápal močových ciest. Ani fakt, že ste užívali konkrétne antibiotiká pri rovnakom probléme naposledy, nie je zárukou správneho výberu antibiotík. Nikdy neužívajte antibiotiká bez odporúčania vášho lekára a nespotrebované lieky vráťte do lekárne.
Vždy svojho lekára informujte o liekoch, ktoré užívate. Je vhodné spísať si zoznam a nosiť ho so sebou. Poznáme totiž žiadané aj nežiadané interakcie liekov. Nežiadúca môže byť kombinácia aminopenicilínov s liekmi proti páleniu záhy, nakoľko spôsobujú spomalenie vstrebávania (a spomalenie nástupu účinku) antibiotika. Kombinácia erytromycínu s najbežnejším liekom proti zrážaniu krvi („na riedenie krvi“) warfarínom môže spôsobiť zosilnenie účinku warfarínu a teda krvácanie.
V prípade, že ste minulosti prekonali alergickú reakciu na niektoré z typov antibiotík a nie je to uvedené vo vašom lekárskom zázname, nezabudnite to svojmu lekárovi oznámiť. Musí zobrať do úvahy všetky tieto atribúty, aby vám dokázal predpísať správne antibiotikum.
V niektorých prípadoch vám môžu byť predpísané viaceré antibiotiká naraz. Dôvodom môže byť snaha o rozšírenie ich spektra (napríklad pri zmiešaných infekciách), snaha o oddialenie vzniku rezistencie, či docielenie synergického účinku použitých liečiv.
Najlepšou voľbou na ich zapitie je čistá voda. Ovocné šťavy, najmä grepové, môžu vyvolať nežiadúce účinky dokonca aj tri dni po ich užití. Mlieko sa odporúča len pri liekoch užívaných nalačno, nakoľko môže ovplyvniť vstrebávanie antibiotika. Čo sa týka alkoholu, snáď nikoho ani len nenapadne takáto kombinácia.
Niektoré antibiotiká je lepšie užívať nalačno, iné počas jedla. Príjem potravy taktiež ovplyvňuje vstrebávanie liečiva, preto sa vždy riaďte pokynom svojho lekárnika alebo informáciami na príbalovom letáčiku.
Pri antibiotickej liečbe je dôležitý oddychový režim. Existujú však aj dlhodobejšie terapie antibiotikami (napríklad pri borelióze je to 21 dní), počas ktorých sa možno vyberiete na zdravotnú prechádzku. Vtedy je dôležité chrániť sa pred priamym slnečným žiarením, nakoľko môže spôsobovať fototoxickú dermatitídu (zápal kože). Príčinou je kombinácia liečiva prítomného v tele (koži) a UVA žiarenia. Môžu nastať aj komplikované reakcie v podobe pľuzgierov, ktoré vyžadujú rovnako náročnú liečbu ako popáleniny. Pri takýchto reakciách je nutné vyhľadať lekársku pomoc.
Rovnako, ako ostatné terapie v tehotenstve, aj antibiotická liečba si vyžaduje dôkladné zváženie lekára. Ten vždy zváži, či benefity z užívania prevažujú riziká a stanoví správnu dávku, aby neohrozil zdravie vás a vášho bábätka. Ak tehotenstvo na vás ešte nie je vidieť, prípadne ho nemáte potvrdené ale tušíte, že by ste mohli byť tehotná, určite o tom informujte svojho lekára skôr, než vám antibiotiká predpíše. Dôverujte svojmu lekárovi, ak vám stanoví antibiotickú liečbu, určite má na to vážny dôvod. Neliečená bakteriálna infekcia môže spôsobiť väčšie problémy, než užívanie antibiotík.
Pri užívaní antibiotík je narušená prirodzená mikroflóra – teda dobré baktérie, ktoré pomáhajú pri imunologických a metabolických procesoch. To spôsobuje časté nežiadúce účinky súvisiace s užívaním antibiotík, ako sú hnačky, žalúdočné problémy či narušenie vaginálnej mikroflóry s následnou kvasinkovou infekciou.
Aby sme týmto ťažkostiam predišli, nemali by sme zabúdať na probiotickú suplementáciu.
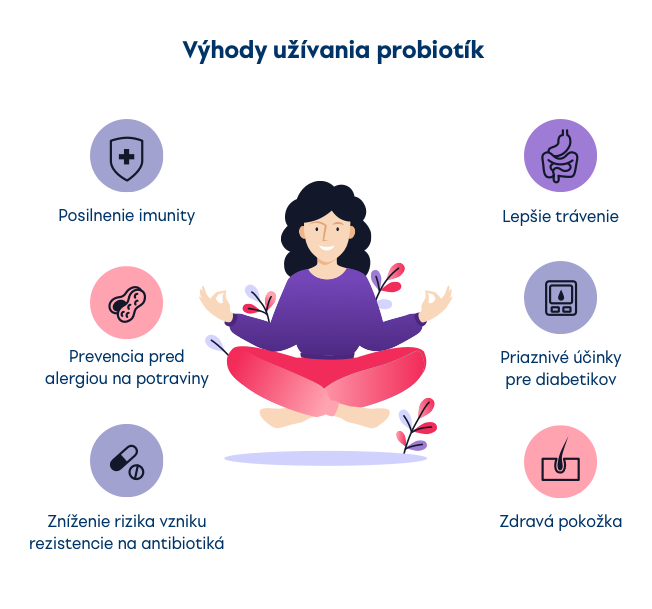
Keďže antibiotiká zabijú aj dobré baktérie, probiotiká sa neužívajú súčasne s nimi. Ideálne je dodržať 2-4 hodinový odstup, teda najskôr užiť antibiotikum a keď sa vstrebe, užiť probiotiká. Pre efektívnejšiu úpravu mikroflóry sa odporúča dopĺňať probiotiká ešte 2 týždne po ukončení antibiotickej terapie. Je tiež vhodné zaradiť do jedálnička potraviny bohaté na prírodné probiotiká akými sú fermentovaná zelenina, tzv. pickels (sem patrí aj tradičná slovenská kyslá kapusta). Dajte si pozor na mliečne výrobky s živými bakteriálnymi kultúrami (jogurt, kefír), nakoľko pri niektorých antibiotikách sa musia počas liečby z diéty vylúčiť.
Po úspešnom ukončení liečby antibiotikami svoje telo dostanete opäť do formy vďaka pokračujúcej suplementácii už spomínanými probiotikami. Nezabúdajte dodržiavať pitný režim. Vďaka vode budú vaše obličky a pečeň pracovať lepšie. Pomôže vám aj pohyb na čerstvom vzduchu, ktorým podporíte prekrvenie a detoxikáciu vašich orgánov.
V boji proti rezistencii zasvietili svetlo na konci tunela vedci z MIT (Massachussets Institute of Technology) len nedávno, keď využili silu umelej inteligencie a pomocou algoritmu strojového učenia identifikovali novú silnú antibiotickú zlúčeninu, o ktorej sa vyjadrujú ako o jednom „z najsilnejších antibiotík, ktoré sa doteraz objavilo“.
Liek bol pomenovaný ako Halicín. Zatiaľ prešiel animálnymi testami na laboratórnych myšiach, ktoré vyliečil z infekcie spôsobené Acinetobacter baumannii za jediný deň. Táto baktéria je pritom odolná voči všetkým známym antibiotikám. Voči Halicínu si po 30 dňoch nevytvorila odolnosť ani baktéria E. coli a úspešný bol aj pri liečbe Clostridium difficle.
Model, vďaka ktorému bol Halicín objavený, pracoval s vyše 6000 rôznymi zlúčeninami, ktoré ničia baktérie podľa rôznych mechanizmov, čo zvýšilo šancu, že lieky budú fungovať úplne novým spôsobom (na ktorý baktérie ešte „nedospeli“). Objav by nebolo možné dosiahnuť tradičným výskumom, nakoľko by bol príliš nákladný z finančného aj časového hľadiska.
Pre predstavu, aký je to veľký objav – za posledných pár dekád bolo objavených len zopár nových antibiotík, ktoré ani neboli úplne nové – skôr inovované existujúce lieky. Metóda, ktorú vedci objavili, má veľký potenciál objaviť ďalšie úplne nové (nielen antibiotické) liečivá.
Predpokladá sa, že koronavírus (SARS-CoV2) nás ovplyvní aj v tejto sfére. Výnimočne však prináša pozitívnu zmenu v podobe poklesu spotreby antibiotík. Vďaka zavedeným opatreniam – najmä sociálny odstup a častá dezinfekcia rúk a povrchov, mikrobiológovia predpokladajú spomalenie a znížený prenos bakteriálnych infekcií, čo má za následok pokles spotreby antibiotík, a tým aj spomalenie tvorby rezistencie.
Sú to skvelé správy, avšak zápas s rezistenciou nie je ani z ďaleka na konci. Každý z nás by mal k antibiotickej liečbe pristupovať s rešpektom a dodržiavať pravidlá, ktoré nám pomôžu spoločne zvíťaziť.
