Rakovina prsníka je nádorové ochorenie, ktorým trpí až jedna z ôsmich žien na Slovensku. Všeobecne platí, že čím skôr je ochorenie identifikované, tým je lepšia prognóza. Preto je veľmi dôležité nezanedbávať preventívne prehliadky, ktoré výrazne znižujú riziko úmrtia na túto chorobu. V našom článku vám poskytneme všetky dôležité informácie o rakovine prsníka, od diagnostiky, cez liečbu až po estetickú rekonštrukciu prsníkov.

Pojem „rakovina prsníka“ označuje zhubný nádor, ktorý sa vyvinul z buniek v prsníku. Karcinóm prsníka zvyčajne vzniká buď v bunkách lalôčikov, ktoré tvoria mliečnu žľazu produkujúcu mlieko, alebo v kanálikoch, ktoré odvádzajú mlieko z mliečnej žľazy do bradavky. Takýto zhubný nádor môže časom napadnúť zdravé prsné tkanivo a preniknúť do lymfatických uzlín v podpazuší. Následne sa cez lymfatické a krvné cievy dostáva do iných častí tela. Hovoríme tomu, že tvorí metastázy.
Rakovina vzniká v dôsledku mutácií alebo abnormálnych zmien v génoch zodpovedných za rast a delenie buniek. Naše telo si vie kontrolovať a regulovať vznik každej jednej bunky pomocou ochranných mechanizmov, ktoré nádorovú bunku zničia hneď pri jej zrode. Môže sa však stať, že tieto obranné mechanizmy zlyhajú a vznikne zmutovaná bunka. Tá sa nekontrolovateľne delí, klonuje, a tak vzniká nádor, ktorý postupne rastie do veľkých rozmerov. Mutácie môžu byť vyvolané rôznymi vonkajšími činiteľmi alebo dedičnými, genetickými faktormi.
Rizikovým faktorom je čokoľvek, čo zvyšuje vaše šance na vznik ochorenia. Avšak to, že sa u vás vyskytuje rizikový faktor, či už jeden alebo viac, nemusí hneď znamenať, že dostanete rakovinu. Niektoré rizikové faktory, ktoré sa týkajú napríklad dedičnosti alebo starnutia, nemožno ovplyvniť. Avšak rizikové faktory spojené so životným štýlom ovplyvniť môžete.
Rizikové faktory, ktoré sa nedajú ovplyvniť:
Riziko rakoviny prsníka sa zvyšuje s vekom. Čím sme starší, tým menej nám fungujú naše ochranné, reparačné mechanizmy, ktoré zmutované bunky zachytia a zničia. Pokiaľ nie sú zničené nič im nebráni aby sa premenili na rakovinové bunky, ktoré vytvoria nádor. Väčšina karcinómov prsníka je preto diagnostikovaná po 55. roku života.
Génové mutácie génov BRCA1, BRCA2, PALB2, PTEN, TP53.
Ženy s génovými mutáciami génov BRCA1 a BRCA2 majú výrazne vyššie riziko vzniku karcinómu prsníka, ktorý je zvyčajne diagnostikovaný v rannom veku v porovnaní s ostatnou populáciou. Odhaduje sa, že priemerné kumulatívne riziko ochorenia na karcinóm prsníka do 70. roku života je 57%-65% pre ženy s mutáciou génu BRCA1 a 45%-49% pre ženy s mutáciou génu BRCA2.
Riziko vzniku akejkoľvek rakoviny v prípade žien s mutáciou génu TP53 je takmer 100%, v prípade mužov takmer 73%.
Príliš skorá menštruácia, pred 12. rokom života, a neskorá menopauza, začínajúca po 55. roku života. Ženy majú v takomto prípade viac menštruačných cyklov a sú vystavené dlhšiemu pôsobeniu hormónov estrogénu a progesterónu, čo zvyšuje riziko vzniku rakoviny prsníka.
Prsia môžu byť tuhšie, ak majú viac žľaznatého a vláknitého tkaniva v porovnaní s tukovým tkanivom, čo môže niekedy sťažiť detekciu nádorov na mamografickej snímke.
Ženy, ktoré prekonali či už rakovinu alebo iné nerakovinové ochorenia prsníka, majú vyššiu pravdepodobnosť, že ju dostanú druhýkrát.
Riziko rakoviny prsníka je u ženy vyššie aj vtedy, ak má matku, tetu, sestru , alebo viac členov z rodiny, ktorí mali rakovinu prsníka alebo vaječníkov. Celkovo asi 15% žien s rakovinou prsníka má člena rodiny s touto chorobou.
Ženy, ktoré podstúpili radiačnú liečbu hrudníka alebo prsníkov. Veľkosť rizika závisí od veku, kedy boli liečené touto terapiou. Riziko je najvyššie u žien, ktoré boli ožarované ako dospievajúce, keď sa prsníky ešte len vyvíjali. Zdá sa, že radiačná liečba u starších žien (približne od 40 do 45 rokov) nezvyšuje riziko rakoviny prsníka.
Štúdie ukazujú, že vyššie ženy (167 cm a viac) majú väčšie riziko rakoviny prsníka ako ženy nižšie (159 cm a menej). Dôvody nie sú úplne jasné, ale môže to súvisieť napríklad s hormonálnymi faktormi alebo s faktormi, ktoré ovplyvňujú skorý rast, ako napríklad výživa v ranom veku.
Rizikové faktory súvisiace so životným štýlom:
Pitie alkoholu úzko súvisí so zvýšeným rizikom rakoviny prsníka. Štúdie ukazujú, že riziko rakoviny prsníka je väčšie u žien, ktoré konzumujú väčšie množstvo alkoholu.
Nadváha alebo obezita po menopauze je spojená so zvýšenými hodnotami estrogénu, čo zvyšuje riziko vzniku rakoviny. Ženy s nadváhou mávajú tiež vyššiu hladinu inzulínu v krvi. Vysoká hladina inzulínu, spôsobuje vznik cukrovky 2. typu, ktorá tak isto zvyšuje riziko rakoviny prsníka.
Štúdie ukazujú, že dostatok fyzickej aktivity znižuje riziko vzniku rakoviny prsníka. Pravdepodobne je to spôsobené jej vplyvom na telesnú hmotnosť, zápalové procesy a hormonálnu a energetickú rovnováhu.
Niektoré formy hormonálnej substitučnej liečby (tie, ktoré zahŕňajú estrogén aj progesterón) užívané počas menopauzy môžu zvýšiť riziko rakoviny prsníka, ak sa užívajú dlhšie ako päť rokov. Zistilo sa tiež, že aj niektoré antikoncepčné pilulky zvyšujú riziko rakoviny prsníka, toto riziko avšak po ich vysadení klesá.
Zvýšené riziko rakoviny prsníka majú aj ženy, ktoré neboli nikdy tehotné, mali prvé tehotenstvo po 30. roku života a tie ženy, ktoré nikdy nedojčili.
Prsné implantáty síce nesúvisia so zvýšeným rizikom najbežnejších typov rakoviny prsníka, avšak boli spojené so vzácnym typom non-Hodgkinovho lymfómu. Ten sa môže tvoriť v zjazvenom tkanive okolo implantátu. Zdá sa, že tento lymfóm sa vyskytuje častejšie u žien s implantátmi so štruktúrovaným, drsným, povrchom ako s hladkým povrchom.
Ak sa u vás niektorý z rizikových faktorov vyskytuje, poraďte sa so svojím lekárom o spôsoboch, ako môžete riziko vzniku rakoviny znížiť.
Existuje niekoľko typov rakoviny prsníka, ktoré môžu byť invazívne a neinvazívne alebo „in situ“, čo znamená „na mieste“. Zatiaľ čo invazívny nádor sa šíri z miesta vzniku do iných častí prsníka, neinvazívny nádor sa nerozširuje z pôvodného tkaniva, časom sa však začať šíriť môže.
Poznáme tiež nádor nezhubný alebo benígny, ktorý sa ale nešíri vôbec do iných častí tela, nemetastázuje, a preto nie je život ohrozujúci. Podľa toho, či sa nádor vyvinie v bunkách mliečnej žľazy (lobuli) alebo v žľazových vývodoch (dukty) sa nazývajú buď Duktálny karcinóm alebo Lobulárny karcinóm.
Zápalový alebo inflamatórny karcinóm prsníka je zriedkavý, ale agresívny typ karcinómu prsníka. Tvorí zhruba 1 až 5% prípadov. Pri tomto stave bunky blokujú lymfatické uzliny v okolí prsníkov tak, že lymfa nemôže dostatočne odtekať. Zápalový sa nazýva preto, že prsník opuchne, sčervenie a je veľmi teplý na dotyk. Koža na prsiach môže tiež zhrubnúť a vytvoria sa na nej malé jamky pripomínajúce kôru pomaranča.
Štádium rakoviny prsníka je zvyčajne vyjadrené ako číslo na škále od 0 do 4, pričom štádium 0 opisuje neinvazívne rakoviny, ktoré zostávajú na pôvodnom mieste, a štádium 4 opisuje invazívne rakoviny, ktoré sa rozšírili mimo prsník do ďalších častí tela.
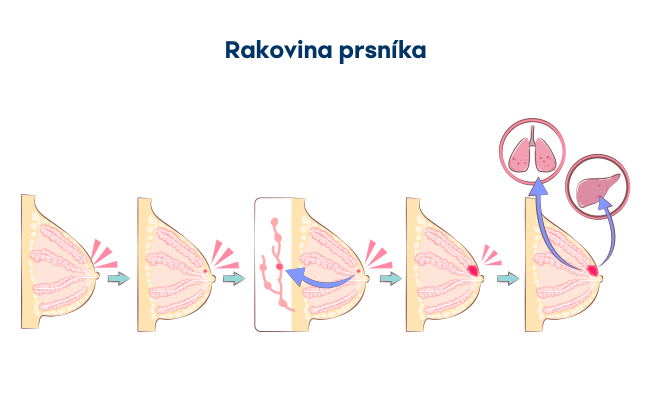
Rakovinové bunky sa nachádzajú iba v mliekovodoch alebo v mliečnej žľaze a nerozšírili sa zatiaľ do okolitého prsného tkaniva ani do lymfatických uzlín. Nádoru v tomto štádiu sa hovorí, že je neinvazívny alebo tiež in situ, čo znamená na mieste.
V tomto štádiu je nádor prsníka invazívny. Rakovinové bunky prenikajú do zdravého okolitého tkaniva prsníka alebo ho napadajú. Sú mikroskopických rozmerov (nie viac ako 1 mm). Lymfatické uzliny väčšinou v tomto štádiu nebývajú postihnuté. Nádor môže merať až 2 centimetre.
Nádor prsníka je invazívny. Má od 2 do 5 centimetrov. Rozšíril sa do jednej až troch lymfatických uzlín v oblasti podpazušia alebo hrudnej kosti.
Nádor je invazívny, väčší ako 5 centimetrov. Rozšíril sa do štyroch až deviatich lymfatických uzlín v oblasti podpazušia alebo hrudnej kosti. Rakovinové bunky sa môžu nachádzať aj v koži. V dôsledku toho môže prsník sčervenať, byť na pohmat teplý a opuchnutý.
Nádor je invazívny, rozšíril sa do väčšiny okolitých lymfatických uzlín alebo metastázoval do iných orgánov ako sú napríklad pľúca, koža, kosti alebo pečeň. Možno budete počuť aj pomenovanie „pokročilý“ alebo „metastatický“, čo sa používa na označenie štádia IV. rakoviny prsníka. 5 až 10% pacientov býva diagnostikovaných až v tomto štádiu.
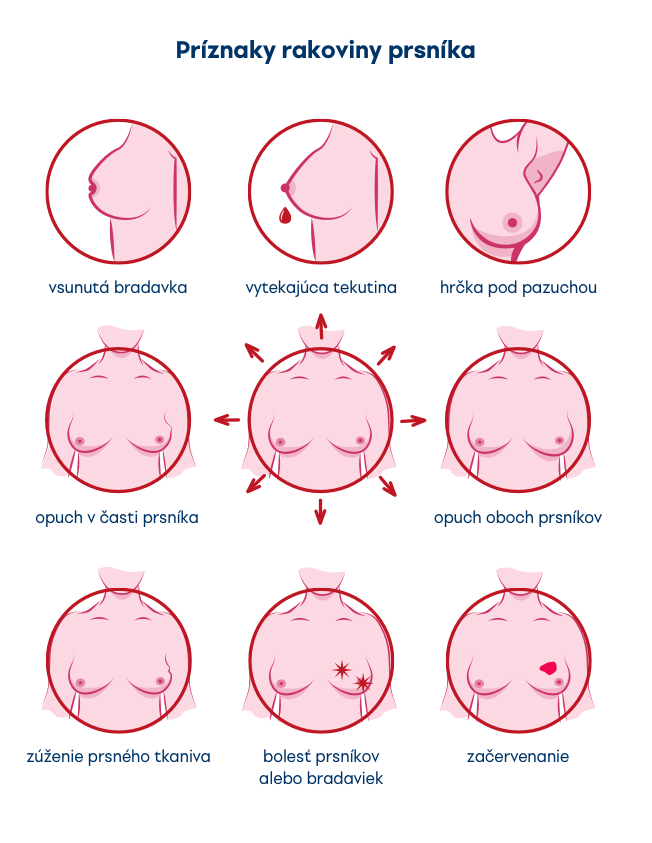
V počiatočných štádiách sa nemusí rakovina prsníka prejavovať žiadnymi príznakmi. Nádor môže byť príliš malý na to, aby ste ho zacítili, avšak na mamografe už môže byť viditeľný. Prvým citeľným príznakom býva zvyčajne nová hrčka v prsníku, ktorá tam predtým nebola. Nie všetky hrčky sú však rakovina. Medzi príznaky rakoviny prsníka patria:
Pokiaľ sa rakovina prsníka odhalí včas, keď je nádor ešte malý a nerozšíril sa do okolitých tkanív, býva liečba veľmi úspešná. Najspoľahlivejšou cestou k včasnému zisteniu rakoviny prsníka je chodiť pravidelne na skríningové testy. Pod pojem skríning spadajú testy a vyšetrenia na odhalenie nádoru, ešte pred tým ako sa objaví hmatateľná hrčka a pacientka začne pociťovať príznaky.
Testy, ktoré pomáhajú diagnostikovať rakovinu prsníka:
Mamografia je röntgenové vyšetrenie prsníkov, ktoré pomáha zobraziť žľazy prsníka, vnútorné tkanivo, prípadne jeho abnormálne zmeny a hrčky. Každá žena vo veku 40+ by mala absolvovať mamografické vyšetrenie raz za dva roky. Pokiaľ však máte zvýšené riziko rakoviny prsníka z dôvodu pozitívnej rodinnej anamnézy alebo hormonálnej terapie v menopauze, odporúča sa chodiť na mamografiu každý rok. Pravidelné mamografické vyšetrenia môžu pomôcť diagnostikovať rakovinu prsníka v počiatočnom štádiu, keď je liečba najúspešnejšia.
Sonografia alebo ultrazvuk prsníkov využíva ultrazvukové vlny na vytvorenie obrazu tkanív hlboko v prsníku. Môže lekárovi pomôcť rozlíšiť pevnú hrčku od nezhubných cýst naplnených tekutinou, ktoré sú ťažšie identifikovateľné na mamografe. Ultrazvuk sa používa aj pri biopsii, aby lekár videl či pichá bioptickú ihlu presne do nálezu. Táto vyšetrovacia metóda je ľahko dostupná a nevystavuje pacienta žiareniu.
Pokiaľ mamografické vyšetrenie alebo sono prsníkov potvrdia hrčku, bioptické vyšetrenie je jediný spôsob, ako potvrdiť, že sa jedná o zhubný nádor. Bioptickou ihlou sa z hrčky odoberie vzorka tkaniva, ktorá sa pošle na laboratórne testy. Tie potom ukážu, či vzorka obsahuje rakovinové bunky.
Medzi štandardné spôsoby, ako určiť podozrivý nádor, patria vyššie popísané vyšetrenia: mamografia ultrazvuk a biopsia. Magnetická rezonancia ešte nie je zahrnutá do metód prvotného zisťovania rakoviny okrem rizikových žien. Avšak, ak je už u pacienta identifikovaná rakovina prsníka, môže sa vykonať MR pre zistenie rozsahu poprípade ďalších nádorov v danom alebo druhom prsníku. MR nevystavuje pacienta žiareniu.
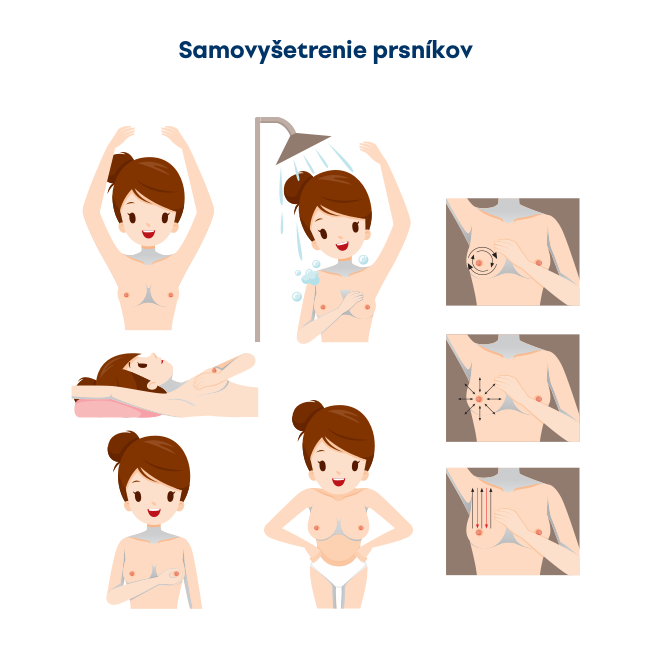
Samovyšetrenie prsníkov vykonávajú ženy svojpomocne pomocou zraku a hmatu, aby zistili či nedošlo k zmenám vo vzhľade a štruktúre prsníkov. Najideálnejší čas na samovyšetrenie je zhruba päť dní po skončení menštruácie. Ženy nad 30 rokov by mali toto vyšetrenie praktizovať každý mesiac.
Päť krokov ako urobiť samovyšetrenie prsníkov:
Odporúčame prečítať si aj náš článok Prevencia karcinómu prsníka, kde sa dozviete viac zaujímavých informácii aj o samovyšetrení prsníka.
Pri určovaní toho, aký druh liečby bude pre vás najvhodnejší, zohráva veľkú úlohu štádium karcinómu, aký je veľký a ako ďaleko metastázoval. Najbežnejšou liečbou rakoviny prsníka je chirurgický zákrok. U mnohých žien sa aj po chirurgickom zákroku pokračuje v liečbe, napríklad chemoterapiou, ožarovaním alebo hormonálnou liečbou.
Medzi chirurgické zákroky patrí :
O mastektómii sa môžete dozvedieť viac v našom článku: Mastektómia: odstránenie prsníka.
Pri rádioterapii alebo ožarovaní, sa používa ionizujúce žiarenie na zastavenie rastu alebo usmrtenie nádorových buniek. Rádioterapia však vplýva iba to miesto, kde sa nachádza nádor. Na ostatné metastázy v tele dosah nemá.
Chemoterapia využíva silné lieky na oslabenie a zničenie rakovinových buniek. Na rozdiel od rádioterapie, chemoterapia pôsobí na rakovinové bunky v mieste nádoru, ale aj na všetky ostatné, ktoré metastázovali do iných častí tela. Tieto lieky sa zvyčajne podávajú priamo do žily alebo vo forme tabliet. Často sa používa ako doplnková liečba k ostatným liečebným postupom.
Hormonálna liečba spočíva buď v blokovaní produkcie hormónov estrogénu a progesterónu, alebo v blokovaní receptorov týchto hormónov na rakovinových bunkách. Estrogén a progesterón sú považované za stimulátory rastu nádoru prsníka. Hormonálna terapia môže pomôcť spomaliť prípadne až zastaviť rast rakoviny.
Vo väčšine prípadov lekár odporučí, aby pacientka po diagnostikovaní rakoviny prsníka prestala dojčiť. Väčšina liečebných metód rakoviny môže ovplyvniť produkciu mlieka aj jeho chuť. Napríklad, ak žena začne podstupovať chemoterapiu, nebude môcť v dojčení pokračovať. Avšak, pokiaľ sa lieči ožarovaním, pravdepodobne bude môcť ďalej dojčiť. Dojčenie počas liečby rakoviny je veľmi individuálne, nakoľko každá pacientka aj jej diagnóza je iná, preto treba všetko konzultovať so svojím lekárom.
Ženy, ktoré podstúpia chirurgické odstránenie prsníka ako súčasť liečby rakoviny, sa môžu rozhodnúť pre estetický zákrok na rekonštrukciu prsníka, ktorým obnovia jeho tvar a vzhľad. Rekonštrukcia prsníkov ako taká nespôsobuje návrat rakoviny. Ak sa rakovina z nejakého dôvodu vráti, zrekonštruované prsníky by nemali spôsobovať problémy pri jej diagnostike ani pri liečbe.
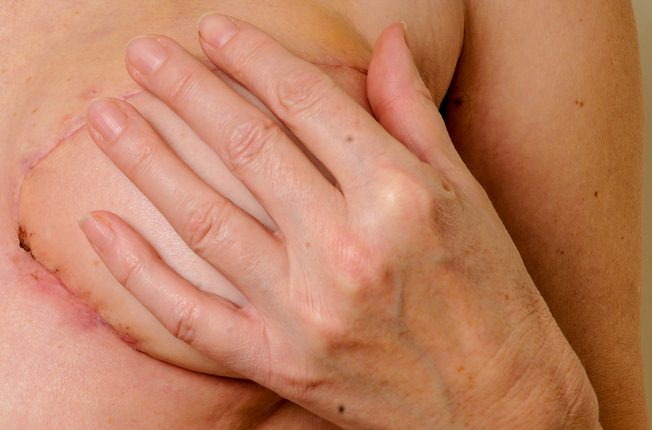
Po odstránení prsného tkaniva sa prázdne miesto vyplní implantátom. Implantát je možné zaviesť pod kožu alebo pod prsný sval. Spomínanú rekonštrukciu je možné vykonať buď súčasne s chirurgickým zákrokom na odstránenie prsníka, alebo neskôr po ukončení liečby. Treba však myslieť na to, že prsný implantát môže sťažiť priebeh kontrolných, mamografických vyšetrení. Pravdepodobne budete potrebovať viac röntgenových snímok prsníka a kompresia pri vyšetrení môže byť nepríjemnejšia.
Pri tejto rekonštrukčnej metóde sa na vymodelovanie tvaru prsníkov využíva tkanivo a svaly z iných častí tela, ako sú chrbát, brucho, stehná alebo zadok. Prsia vyzerajú a aj sa správajú prirodzenejšie, ako keď sú vyplnené implantátmi. Nevýhodou však je, že zotavovanie trvá dlhšie ako pri prvej metóde.
Rekonštrukcia dvorca a bradavky sú zvyčajne konečnou fázou rekonštrukcie prsníka. Je dôležitá na to, aby prsník vyzeral čo najviac ako pôvodný. Tkanivo používané na obnovu bradaviek a dvorca pochádza z novo vytvoreného prsníka, alebo menej často z kože z inej časti tela (napríklad z vnútornej strany stehna). Ak chce žena zladiť farbu bradaviek a dvorca s farbou druhého prsníka, môže si dať bradavku tetovať. Pigment na tetovanie je celkom stabilný, ale občas sa stane, že stmavne. Kvôli zmenám zafarbenia sa musí tetovanie opakovať. Tento zákrok sa vykonáva asi 3 až 4 mesiace po operácii potom, čo sa rany spôsobené rekonštrukciou prsníka stihli zahojiť.
Profylaktická (preventívna) mastektómia predstavuje najúčinnejší spôsob, ako znížiť riziko vzniku rakoviny prsníka. Podľa National Cancer Institute v USA, profylaktická mastektómia u žien, ktoré sú nositeľkami genetických mutácií génov BRCA1 alebo BRCA2, môže znížiť riziko vzniku rakoviny prsníka až o 95% a v prípade žien s rodinnou históriou tohto ochorenia až o 90%.
Existuje však veľa faktorov, ktoré je potrebné vziať do úvahy, či je takýto preventívny zákrok vhodný.
Profylaktickú mastektómiu môžete zvážiť v týchto prípadoch:
Na chemoprevenciu rakoviny prsníka u žien s vysokým rizikom sa používajú aj lieky zo skupiny modulátorov estrogénových receptorov (Tamoxifen, Raloxifen) alebo inhibítorov aromatázy (Arimidex, Aromasin, Femara).
Ak ste v rizikovej skupine, váš lekár vám určite vysvetlí všetky možnosti, aby ste si zvolili tú najvhodnejšiu profylaktickú liečbu pre vás.
Hrozbe karcinómu prsníka sa nevyhla ani známa herečka Angelina Jolie, ktorá zdedila mutáciu génu BRCA1. Na základe toho sa rozhodla preventívne podstúpiť obojstrannú mastektómiu. Angelina je tak inšpiráciou mnohých žien a povzbudzuje ich aby sa dali otestovať, či náhodou nie sú nositeľkami zmutovaných génov BRCA1 a BRCA2, a aby absolvovali pravidelné skríningové vyšetrenia.
Angelina Jolie odkazuje všetkým ženám: „Rozhodnúť sa podstúpiť mastektómiu nebolo vôbec ľahké, ale v konečnom dôsledku som za toto rozhodnutie veľmi rada. Necítim sa o nič menej ako žena a moje riziko vzniku rakoviny kleslo z 87% na 5% . Cítim sa byť silná, že som urobila takúto voľbu, ktorá nijakým spôsobom neznižuje moju ženskosť.“
Aj keď je to zriedkavé, muži sa s ochorením rakoviny prsníkov môžu stretnúť tiež. Približne 1 zo 100 diagnostikovaných prípadov rakoviny prsníkov je pacientom muž. Príznaky u mužov sú identické s príznakmi u žien, podobne je to aj s rizikovými faktormi (vek, hormonálna liečba, genetické mutácie, atď) a liečbou.
Váš život sa po diagnostikovaní rakoviny kompletne zmení. Je normálne, že sa cítite frustrovaná, nahnevaná alebo smutná. Je normálne, že cítite strach, beznádej alebo nespravodlivosť. Túžite aby sa váš život vrátil do normálu a cítite sa izolovaná. Nepoddajte sa depresívnym myšlienkam a bojujte!
Môže sa vám zdať, že zrazu neviete kto ste. Pocit straty identity nie je nezvyčajný. Pacientky majú pocit, že ich telo ich sklamalo, alebo že náhle strácajú kontrolu nad svojim životom. Komplikuje sa vám život v práci, ale aj v súkromnom živote. Môžete sa cítiť menej atraktívna alebo menejcenná. Nesmiete sa však podceňovať a musíte si veriť.
Pre každú ženu je ohromne ťažké vyrovnať sa s takýmto ochorením, avšak psychický stav pacientky je veľmi dôležitý a môže byť rozhodujúcim faktorom. Aj keď je to náročné, je dôležité aby ste o svojich pocitoch hovorili. Nechajte vaše pocity prejsť na povrch, nepopierajte existujúci problém a neduste vašu frustráciu v sebe. Neváhajte vyhľadať odbornú pomoc alebo sa obráťte na svojich blízkych Taktiež existujú rôzne podporné skupiny, kde sa stretnete so ženami, ktoré si už týmto ochorením prešli. Dodajú vám odvahu a podelia sa s vlastnými skúsenosťami.
Je tiež dôležité, aby ste sa s rakovinou zoznámili. Pátrajte po svojej diagnóze, čítajte knihy, nazbierajte všetky informácie o ochorení, aby ste vedeli, čomu čelíte. Keď spoznáte nepriateľa, ktorý stojí pred vami, podarí sa vám nad ním vyhrať. Snažte sa svoj strach, stres a beznádej obrátiť na vieru, odhodlanosť a nádej. Pozitívne nastavenie mysle vám dodá silu bojovať s touto zákernou chorobou.
Pri písaní tohto článku boli použité tieto zdroje:
Chen S, Parmigiani G. Meta-analysis of BRCA1 and BRCA2 penetrance. J Clin Oncol. 2007;25:1329–33.
